L’endométriose est une maladie gynécologique chronique encore peu comprise. Elle se caractérise par la formation de tissus semblable à la muqueuse utérine en dehors de l’utérus. Chez les femmes qui en souffrent, l’endométriose est responsable de vives douleurs dans le bas du ventre, accentuées pendant les règles, et de problèmes d’infertilité.
QU’EST-CE QUE L’ENDOMÉTRIOSE ?
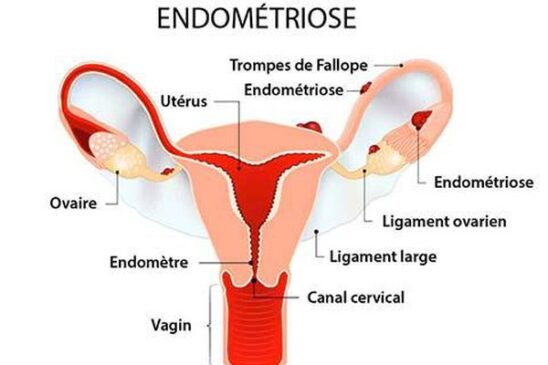
L’endométriose est une maladie définie par la présence, en dehors de l’utérus, de fragments de muqueuse utérine (endomètre) ou « tissu endométrial« , comprenant des glandes et du stroma (tissu servant à soutenir, protéger et relier entre eux les nerfs, les vaisseaux sanguins et lymphatiques qu’il contient). Les lésions d’endométriose présentent les mêmes caractéristiques que la muqueuse utérine. En particulier, elles sont sensibles à l’action des hormones ovariennes (œstrogènes). C’est pourquoi on qualifie l’endométriose de « maladie œstrogéno-dépendante« .
 L’endométriose se manifeste ainsi chez les femmes en âge de procréer (c’est-à-dire en période d’activité génitale), parfois dès l’adolescence. C’est une maladie chronique qui régresse à la ménopause.
L’endométriose se manifeste ainsi chez les femmes en âge de procréer (c’est-à-dire en période d’activité génitale), parfois dès l’adolescence. C’est une maladie chronique qui régresse à la ménopause.
LA LOCALISATION DES LÉSIONS D’ENDOMÉTRIOSE
Le plus souvent, les lésions d’endométriose sont présentes dans la région pelvienne ou « pelvis » au niveau :
- des ovaires (endométriomes) ;
- du péritoine ;
- des ligaments utérins ;
- du rectum (cloison entre le vagin et le rectum) ;
- de la vessie.
Plus rarement, elles se trouvent en dehors du pelvis, au niveau :
- du côlon ou de l’intestin grêle ;
- du col de l’utérus, du vagin ou de la vulve ;
- de la paroi abdominale interne (vers l’ombilic, le creux de l’aine ou dans une zone présentant des cicatrices) ;
- des uretères (conduits reliant les reins à la vessie) ;
- de l’épiploon (replis du péritoine).
Exceptionnellement, des lésions d’endométriose peuvent même apparaître sur des organes à distance de l’utérus (ex. : plèvre, poumons).
Plusieurs organes peuvent être atteints chez une même femme.
L’adénomyose peut être ou non associée à l’endométriose péritonéale.
LES FACTEURS FAVORISANT L’APPARITION D’UNE ENDOMÉTRIOSE
L’endométriose se développe en présence de plusieurs facteurs concomitants (on dit qu’elle est « multifactorielle« ). Selon les chercheurs, elle surviendrait principalement durant les règles, parce que des fragments d’endomètre remontent dans le pelvis en passant par les trompes de Fallope (« menstruations rétrogrades« ). Ces morceaux de muqueuse se fixeraient alors en dehors de la cavité utérine, sur le péritoine ou les organes.
D’autres éléments favorisants ont été identifiés :
- des problèmes mécaniques qui peuvent obstruer l’appareil génital (ex. : anomalies du col utérin) ;
- une prédisposition génétique (risque familial de développer la maladie) ;
- des facteurs hormonaux (les lésions étant hormono-dépendantes) ;
- une réponse immunitaire et inflammatoire inadéquate de l’organisme, entraînant le développement des lésions.
On sait également que le risque d’avoir une endométriose est augmenté chez :
- les femmes qui n’ont pas eu d’enfant ;
- celles qui ont des cycles menstruels courts et des règles abondantes.
En revanche, cette probabilité est diminuée chez les femmes utilisant une contraception orale.
 LES SYMPTÔMES DE L’ENDOMÉTRIOSE
LES SYMPTÔMES DE L’ENDOMÉTRIOSE
L’endométriose peut passer inaperçue et sans conséquence sur la fertilité. Dans certains cas, l’endométriose est indolore mais a un retentissement sur la fécondité. Son diagnostic est alors posé lors d’un bilan d’infertilité.
Lorsque les symptômes sont présents, c’est la douleur qui domine. Son intensité n’est cependant pas corrélée à l’importance des lésions d’endométriose.
Les douleurs de l’endométriose
Les douleurs d’endométriose se manifestent surtout dans la région pelvienne (partie inférieure du ventre), mais aussi dans l’abdomen et la région lombaire et sont souvent rythmées par les cycles menstruels et peuvent être dues :
- aux lésions d’endométriose elles-mêmes ;
- à l’envahissement de nerfs par ces lésions ;
- aux réactions inflammatoires de l’organisme ;
- aux adhérences fibreuses et cicatricielles qui se développent parfois entre les organes touchés.
Les douleurs se manifestent parfois en permanence. Toutefois, dans la plupart des cas, elles sont récurrentes, rythmées par le cycle menstruel, plus marquées au moment de l’ovulation et surtout des règles (dysménorrhées ou règles douloureuses).
Ces douleurs sont :
- souvent fortes (peu calmées par le paracétamol et les anti-inflammatoires non stéroïdiens),
- gênent les activités quotidiennes, sont responsables d’absentéisme professionnel,
- s’accentuent au fil du temps.
Leur intensité n’est liée ni au volume, ni à la taille des lésions, mais à leur profondeur de pénétration dans la paroi des organes. En cas de lésions profondes, des douleurs peuvent d’ailleurs survenir lors des changements de position.
Enfin, des douleurs profondes peuvent être ressenties lors des rapports sexuels (dyspareunie).
Règles douloureuses à l’adolescence
La présence de douleurs lors des règles à l’adolescence, après la puberté, peut être le premier symptôme d’une endométriose.
Parlez-en à votre médecin lors du bilan de suivi médical entre 15-16 ans.
Autres symptômes en rapport avec une endométriose
Divers symptômes sont aussi possibles selon la localisation de l’endométriose et ils sont en général plus intenses lors des règles.
Des symptômes urinaires
Des douleurs et une gêne lors de la miction (dysurie) peuvent apparaître en cas d’atteinte autour de l’urètre.
En présence de lésions d’endométriose dans la vessie, du sang peut être présent dans les urines (hématurie).
Des symptômes digestifs
Des douleurs lors de la défécation (dyschésie) ou une tension douloureuse du sphincter anal (ténesme), ainsi que des traces de sang lors de l’émission des selles sont observées en cas de lésions de la cloison recto-vaginale.
LE BILAN DIAGNOSTIQUE DE L’ENDOMÉTRIOSE
L’endométriose étant souvent diagnostiquée tardivement, il peut s’écouler plusieurs années entre les premiers symptômes et la confirmation du diagnostic.
Le médecin traitant évalue la nature et l’importance des symptômes douloureux. En cas de besoin, il adresse sa patiente à un spécialiste en gynécologie ou gynécologie-obstétrique, qui l’examine à la recherche des signes évocateurs. Il arrive que ses observations soient tout à fait normales, sans que le diagnostic d’endométriose soit écarté pour autant.
Pour affiner son diagnostic, il peut alors prescrire certains examens complémentaires.
L’échographie abdomino-pelvienne
Une échographie abdomino-pelvienne permet de visualiser les lésions d’endométriose.
Afin d’obtenir une meilleure détection de certaines lésions d’endométriose, l’échographie pelvienne est réalisée par voie endovaginale (la sonde de l’échographe est placée dans le vagin, ce qui permet d’obtenir des images de très bonne qualité).
Endométriose : quand l’IRM est-elle utile ?
L’IRM est prescrite pour :
- rechercher d’éventuelles lésions d’endométriose sur le péritoine ou les viscères (rectum, vagin, utérus, vessie, uretère, intestin grêle, etc.) ;
- définir leur nombre et leur emplacement avant un éventuel traitement chirurgical.
Autres examens selon les localisations d’endométriose
En cas de suspicion d’atteinte du colon, un colo-scanner peut être prescrit pour faire l’inventaire précis des lésions digestives. Le coloscanner consiste à effectuer un scanner abdomino-pelvien après remplissage du colon par de l’eau grâce à la mise en place d’une canule dans le rectum. Cet examen, bien supporté, ne nécessite aucune préparation particulière.
L’écho-endoscopie rectale, effectuée par un gastro-entérologue, peut être nécessaire s’il existe une atteinte digestive. Elle permet d’objectiver très précisément les atteintes digestives du rectum et du sigmoïde jusqu’à 40 cm de l’anus.
Si nécessaire, en cas de suspicion d’endométriose urinaire, un avis spécialisé est demandé et un bilan des voies urinaires est également prévu (échographie rénale, uro-IRM, etc.)
La place de la cœlioscopie dans l’endométriose
La cœlioscopie n’est envisagée que dans certains cas. Elle permet d’explorer la cavité pelvienne et abdominale et identifie :
- les lésions d’endométriose (nombre, localisation) ;
- les éventuelles adhérences fibreuses et cicatricielles.
Cet examen permet aussi de prélever du tissu endométrial sur les lésions, pour l’analyser et confirmer le diagnostic (examen anatomopathologique). En même temps, elle permet, le plus souvent, d’enlever les lésions visibles (phase thérapeutique).
La cœlioscopie limite l’ouverture de la paroi abdominale. Cette technique consiste d’abord à pratiquer quatre petites incisions pour insuffler un gaz dans la cavité abdominale. Ensuite, le chirurgien introduit dans cet espace des instruments chirurgicaux et une caméra miniature, à travers les orifices. Cela lui permet d’opérer en surveillant ses gestes sur un écran vidéo.
Après le bilan, le point sur les organes atteints par l’endométriose
Le bilan permet de définir :
- l’adénomyose : localisation de l’endométriose dans le muscle de l’utérus,
- l’endometriose superficielle localisée uniquement sur le péritoine,
- l’endométriose ovarienne,
- l’endométriose profonde avec ou sans atteinte digestive.
 L’ÉVOLUTION DE L’ENDOMÉTRIOSE
L’ÉVOLUTION DE L’ENDOMÉTRIOSE
L’endométriose est une affection chronique qui se développe durant toute la période d’activité génitale de la femme. Ainsi, à chaque cycle menstruel, les lésions prolifèrent, saignent et laissent des cicatrices fibreuses.
Grâce au traitement, les symptômes s’atténuent et les lésions régressent. Dans tous les cas, l’endométriose diminue (et disparaît généralement) après la ménopause.
Des complications restent toutefois possibles, à savoir :
- l’apparition d’adhérences ;
- rarement, un pneumothorax survenant au moment des règles, si des lésions sont présentes au niveau de la plèvre ;
- une infertilité (très fréquente). En général, elle se déclare dans les formes sévères d’endométriose,
- lorsque des lésions atteignent le péritoine, les ovaires ou les trompes de Fallope. Il est d’ailleurs fréquent que le bilan lié à une infertilité mette en évidence une endométriose.
Quand mettre en route un traitement d’endométriose ?
La mise en route d’un traitement n’est recommandée que lorsque l’endométriose affecte la vie quotidienne ou le fonctionnement d’un organe.
Afin de réduire les lésions d’endométriose qui sont hormono-dépendantes et qui évoluent selon le cycle menstruel, le médecin prescrit des médicaments qui provoquent l’arrêt des règles (aménorrhée). Grâce à la suppression des règles et donc la disparition des saignements au niveau des lésions d’endométriose, les douleurs s’atténuent ou disparaissent et les lésions régressent.
Cependant, certaines lésions comme les adhérences, les endométriomes (situés au niveau de l’ovaire), les lésions fibreuses cicatricielles sont insensibles aux hormones et ne régressent pas grâce à ce traitement.
Le choix des médicaments pour traiter une endométriose
Fixé en concertation avec la jeune femme, il tient compte des contre-indications des médicaments, de leurs effets indésirables possibles et de l’état de santé de la personne.
Un traitement hormonal de première intention
La contraception œstroprogestative : certains contraceptifs œstroprogestatifs utilisés en continu suppriment les règles.
La pose d’un système intra-utérin au lévonorgestrel (stérilet ou dispositif intra-utérin).
Un traitement hormonal de deuxième intention
La contraception microprogestative orale au désogestrel.
L’implant à l’étonogestrel. Il s’agit d’un implant sous-cutané, de longue durée d’action, libérant un progestatif et assurant une contraception efficace.
L’acétate de chlormadinone (Lutéran). La Haute Autorité se santé précise qu’en l’absence de données récentes, la place de l’acétate de chlormadinone (Lutéran) dans le traitement de l’endométriose ne peut pas être précisée. Si vous êtes ou avez été traitée par ce médicament, parlez-en à votre médecin.
Progestatifs Lutényl et Lutéran : mise en garde de l’Agence nationale de sécurité du médicament
Il existe un risque augmenté de méningiome (tumeur, le plus souvent bénigne, des méninges, enveloppes du cerveau et de la moelle épinière) associé à l’utilisation d’acétate de nomégestrol (Lutényl et génériques) et d’acétate de chlormadinone (Lutéran et génériques).
Si vous prenez l’un de ces médicaments, parlez-en à votre médecin.
Les analogues de la gonadoliberine (GnRH). Ces médicaments empêchent la production d’hormones gonadotropes, qui stimulent les ovaires et provoquent par conséquent une baisse du taux d’œstrogènes (hypo-œstrogénie). Il s’en suit la suppression des règles (aménorrhée) et simultanément la disparition des saignements au niveau des lésions d’endométriose.
Ces médicaments sont prescrits sur une durée de 3 à 6 mois, au maximum d’un an. Ils présentent des effets secondaires (bouffées de chaleur, sécheresse cutanée, déminéralisation osseuse ou ostéoporose, liés à l’hypo-œstrogénie qu’ils induisent. Ceux-ci sont corrigés par l’add-back therapie : réintroduction d’un peu d’œstrogènes dans l’organisme, sous contrôle médical, prescrite avant le 3ème mois de traitement.
Le diénogest (hormone dont l’action est proche de celle de la progestérone).
Calmer les douleurs d’endométriose
La prise en charge de la douleur est adaptée à chaque patiente et associe les traitements hormonaux, éventuellement la chirurgie et un traitement antalgique.
Les douleurs sont liées au processus inflammatoire, à l’irritation de terminaisons nerveuses et à l’immobilité des tissus à visée antalgique par réaction aux douleurs.
Pour atténuer les douleurs liées à l’endométriose, le médecin prescrit des anti-inflammatoires non stéroïdiens (AINS). Les anti-inflammatoires non stéroïdiens ne doivent pas être utilisés en cas de contre-indications, ni au long cours en raison de leurs effets secondaires gastriques et rénaux. S’il est nécessaire, le traitement doit respecter les règles suivantes et être pris sur avis médical :
Utiliser l’AINS à la dose minimale efficace.
- Ne pas dépasser 5 jours de traitement contre la douleur.
- Arrêter le traitement dès la disparition des symptômes.
D’autres médicaments agissent sur les douleurs de l’endométriose, comme les antidépresseurs utilisés à visée antalgique.
Des thérapies non médicamenteuses sont souvent utiles pour améliorer la qualité de vie et lutter contre la douleur, en complément de la prise en charge médicale :
- l’acupuncture,
- l’ostéopathie (thérapie manuelle non manipulative, telle que la fasciathérapie),
- le yoga,
- l’hypnose.
LE TRAITEMENT CHIRURGICAL DE L’ENDOMÉTRIOSE
Une intervention chirurgicale peut être nécessaire. Elle est alors programmée en concertation avec plusieurs spécialistes : gynéco-obstétricien, urologue (spécialiste de l’appareil urinaire), chirurgien digestif, etc.
Cette chirurgie est complexe, surtout si des lésions sont implantées sur des organes fonctionnels (vessie, rectum, colon, …). Elle doit donc être menée par des chirurgiens experts de l’endométriose.
L’intérêt de la chirurgie est étudié :
en cas d’endométriose douloureuse, d’infertilité avec désir de grossesse et selon les organes atteints par l’endométriose, sous réserve que la chirurgie apporte plus d’avantages (ex. : diminution des douleurs, amélioration de la fécondité) que d’inconvénients (ex. : incontinence urinaire) ;
en cas d’endométriome (lésion d’endométriose au niveau de l’ovaire).
L’intervention permet dans un premier temps de faire le point sur l’étendue et la nature des lésions d’endométriose. Puis, elle consiste à détruire les lésions (par coagulation ou vaporisation au laser) ou à les retirer (exérèse). La difficulté chirurgicale est augmentée par la présence de petites lésions disséminées. La chirurgie est réalisée le plus souvent sous cœlioscopie, technique qui facilite les suites opératoires et limite les adhérences.
En cas d’endométriose profonde ou étendue, une laparotomie (ouverture de la paroi abdominale) peut être nécessaire et l’intervention est longue. Parfois l’ablation d’une lésion digestive basse du rectum nécessite la mise en place d’une poche de dérivation des matières fécales pendant 1 à 2 mois.
Après l’opération, un traitement hormonal (contraception estroprogestative, système intra-utérin au lévonorgestrel) est prescrit, en l’absence de désir de grossesse, pour réduire le risque de récidive douloureuse (en l’absence de désir de grossesse).
À noter : Avant d’être opéré(e), une consultation est obligatoire auprès d’un médecin anesthésiste.
LA SURVEILLANCE MÉDICALE DE L’ENDOMÉTRIOSE
Si vous présentez une endométriose, un suivi régulier est indiqué tout au long de votre période d’activité génitale, pour :
- faire le point sur les éventuels soins dispensés (efficacité et bonne tolérance) et vérifier que votre prise en charge est optimale ;
- observer l’évolution de la maladie ;
- vous apprendre à mieux vivre avec celle-ci au quotidien.
Cette surveillance est menée par l’équipe pluridisciplinaire qui a mis au point votre traitement (médecin traitant, gynécologue, chirurgien, radiologue, etc.)
Elle s’appuie sur plusieurs consultations et examens (échographies, IRM, etc.), selon un rythme fixé en concertation avec vous.
Après la ménopause, les symptômes et lésions disparaissant, ce suivi est espacé ou arrêté.
Vous pouvez contribuer vous-même à son bon déroulement, en appliquant quelques conseils.
- Apprenez à mieux connaître votre affection en échangeant avec votre médecin traitant et les spécialistes qui vous soignent. Ils répondront à vos questions et vous donneront des conseils personnalisés.
- Respectez le rythme des rendez-vous et examens programmés avec l’équipe qui vous suit.
- Avertissez sans délai votre médecin devant tout symptôme inhabituel ou nouveau qui vous inquiète (reprise des douleurs, troubles urinaires).
Lorsque vous consultez un professionnel de santé pour une autre maladie, précisez-lui que vous êtes soignée pour une endométriose.
Pour une bonne efficacité de votre traitement, respectez-le et ne l’interrompez jamais sans avis médical. Signalez à votre médecin tout effet secondaire dû au traitement, pour chercher comment l’atténuer ou le prévenir (douleurs osseuses, bouffées de chaleur, sécheresse cutanée, etc.)
LA VIE QUOTIDIENNE AVEC UNE ENDOMÉTRIOSE
Grâce au traitement, les douleurs d’endométriose s’estompent et la vie de tous les jours s’améliore.
En dehors des périodes douloureuses, l’activité physique est conseillée car elle améliore l’équilibre psychosomatique.
Une aide psychologique peut se révéler utile et améliorer les résultats du traitement médical :
quand les douleurs altèrent la qualité de vie et ont des répercussions psychologiques,
ou à l’inverse, lorsque des facteurs psychologiques augmentent le ressenti douloureux.
La psychothérapie aide à la maîtrise de l’anxiété, du stress et des répercussions psychologiques de l’endométriose, mais d’autres techniques sont intéressantes telles que la relaxation, la sophrologie ou l’hypnose.
Des thérapies non médicamenteuses sont souvent utiles pour améliorer la qualité de vie et lutter contre la douleur, en complément de la prise en charge médicale :
- l’acupuncture,
- l’ostéopathie (thérapie manuelle non manipulative, telle que la fasciathérapie) ,
- le yoga.
À ce jour, les données scientifiques sont insuffisantes pour recommander un régime alimentaire ou la prise de suppléments vitaminiques.
Si vous avez besoin d’informations et d’écoute, contactez les associations de patients.
ENDOMÉTRIOSE ET DÉSIR DE GROSSESSE
Chez les femmes présentant une endométriose, une grossesse peut survenir normalement. Toutefois, elle fait l’objet d’une surveillance accrue.
Les symptômes de l’endométriose peuvent être plus marqués au début de grossesse, puis ils s’estompent, en raison de l’imprégnation hormonale spécifique de la grossesse.
Après l’accouchement, les symptômes peuvent reprendre leur rythme cyclique lié aux menstruations.
Par ailleurs, cette affection cause une infertilité chez certaines patientes. Si vous êtes concernée et souhaitez avoir un enfant, un programme thérapeutique adapté à votre cas est mis en place. Une autoconservation des gamètes et une aide à la procréation médicalement assistée peuvent vous être proposées.
SOURCES
Mueller M, Imboden S. Endomériose. Forum Med Suisse 2017;17(32):654-659.ueller M, Imboden S. Endomériose. Forum Med Suisse 2017;17(32):654-659
Association Française de Formation Médicale Continue en Hépato-Gastro-Entérologie. Comment faire le diagnostic d’une endométriose rectosigmoïdienne ? Site internet : FMC-HGE. Paris ; 2013 [consulté le 5 novembre 2020]
Closon F, Brichant G, Tebache L, Pinzauti S, Nisolle M. L’endométriose de l’adolescente. Médecine thérapeutique / Médecine de la reproduction, gynécologie et endocrinologie. 2013;15(3):228-33
Association Française de Formation Médicale Continue en Hépato-Gastro-Entérologie. Comment faire le diagnostic d’une endométriose rectosigmoïdienne ? Site internet : FMC-HGE. Paris ; 2013 [consulté le 5 novembre 2020]
Remoue L, Fauvet R. Endométriose génitale et extragénitale. EMC – AKOS (Traité de Médecine) 2007:1-11 [Article 3-1340]
National Health service (NHS). Endometriosis. Site internet : NHS. Londres ; 2019 [consulté le 5 novembre 2020]